
Przedszkole nr 3
w Złotowie
Plac Wolności 12, 77-400 Złotów
tel. 67 263 3266
e-mail: p3@przedszkola-zlotow.pl
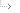 Plan sieci publicznych szkół prowadzonych przez Gminę Miasto Złotów oraz granice ich obwodów
Plan sieci publicznych szkół prowadzonych przez Gminę Miasto Złotów oraz granice ich obwodów
 Stoliki i krzesełka dla dzieci
Stoliki i krzesełka dla dzieci
Choroby wieku dziecięcego
Szanowni Rodzice!
W związku z podejmowaniem działań profilaktycznych prosimy o obserwację i regularne kontrolowanie dzieci czy są wolne od pasożytów (owsica), oraz kontrolę higieny skóry (włosów-wszawicy). Przypominamy, że do przedszkola przyprowadzamy dzieci zdrowe. Po przebytej chorobie pasożytniczej oraz wszawicy prosimy przedstawić oświadczenie, że dziecko jest zdrowe.
Z poważaniem
Gabriela Kawa
dyrektor przedszkola
OSPA WIETRZNA
1 Z Indii do Meksyku. Ospa -po raz pierwszy pojawiła się ok roku p.n.e. w Indiach, a następnie powędrowała do Chin i Egiptu. Jedną z jej najstarszych znanych nam z historii ofiar był faraon Ramzes V (ospa pokonała go w 1100 r. p.n.e.). Do Europy przeniosły ją prawdopodobnie wojska rzymskie ok. 164 r., po podbojach nad Eufratem. To właśnie tam, w Selencji, w trakcie plądrowania świątyni Apollina natrafiono na szczelnie zamkniętą skrzynię, w której miał się znajdować jad zarazy. Były to najprawdopodobniej zakażone ubrania chorych na ospę Z kolei Europejczycy przenieśli chorobę na kontynent amerykański. W latach, gdy Hiszpanie pod wodzą Hermana Corteza zdobyli Meksyk .Z powodu ospy zginęła tam jedna trzecia rdzennych mieszkańców. Szczyt epidemii przypadł w Europie na wiek XVIII. Rocznie umierało około 10 tys. osób (stanowiło to niemal 10 proc. wszystkich zgonów). Na ospę zmarł m.in. król Francji Ludwik XV. U tych, którym udało się wyzdrowieć, choroba pozostawiała widoczne ślady. W tamtych czasach nawet szpetne kobiety uchodziły za piękności, o ile nie były „ospowate”, to znaczy nie miały na skórze widocznych blizn, tzw. dziobów po przebytej chorobie.
2 Ospa. Ospa wietrzna to typowa choroba wieku dziecięcego jest wywoływana przez wirus VZV. Pojawia się u dzieci w wieku przedszkolnym i pierwszych klas nauczania początkowego. Właśnie na tę grupę wiekową przypada 90% wszystkich przypadków zachorowań, 60% hospitalizacji oraz 40% przypadków śmiertelnych spowodowanych tą chorobą. Nie bez kozery ospa nosi nazwę „wietrzna”, Jest to choroba zakaźna, której wirus przenoszony jest drogą kropelkową a także przez wiatr na odległość kilkudziesięciu metrów .Choroba może mieć przebieg bardzo łagodny, ale zdarzają się też przypadki, gdy natężenie objawów jest wyjątkowo silne. Na ospę można zachorować tylko raz. To oznacza, że przebycie choroby chroni przed kolejnym na nią zachorowaniem, ale wirus ją wywołujący pozostaje w organizmie i może przypomnieć o sobie, powodując np. półpasiec.
3 Według danych Państwowego Zakładu Higieny w Polsce ospę przechodzi każdego roku niemal 150 tysięcy osób – czyli rocznie choruje jedno miasto wielkości Radomia! Najwięcej zachorowań w Polsce odnotowuje się w lutym-marcu, jednak w ostatnim czasie, prawdopodobnie w związku ze zmianami klimatycznymi w ciągu roku ospa uderza kilka razy. Choroba grozi nam cały rok, dlatego warto się zaszczepić, zanim dzieci pójdą do szkół i przedszkoli, gdzie najłatwiej o zakażenie. Dane epidemiologiczne - Polska Ospa wietrzna.
4 Zachorowania na ospę wietrzną
5 Objawy ospy. Ospa to choroba, która niezwykle długo rozwija się w organizmie. Jej okres inkubacji wynosi od 11 do 21 dni. Pierwsze objawy, które mogą wskazywać na zakażenie wirusem to ogólne pogorszenie samopoczucia, ból głowy, gorączka (nawet 40 st. C.) lekki katar i brak apetytu u dziecka. Pełny rozwój choroby najczęściej ma miejsce 2-3 dni po zaobserwowaniu pierwszych objawów. Wtedy właśnie pojawia się na skórze swędząca wysypka. Z reguły najpierw na tułowiu, a potem na innych partiach ciała. Na początku wysypka ma postać czerwonych plamek, potem zmienia się w grudki, następnie w pęcherzyki wypełnione płynem, a finalnie w krosty, które w ostatniej fazie choroby przyjmują postać strupków. Strupy w końcu odpadają i z reguły nie pozostaje po nich ślad ale może też zostać trwałe, szpecące blizny. Zwykle na skórze może powstawać od 250 do 500 pęcherzyków, w ciężkich przypadkach ospy wietrznej może ich być znacznie więcej.
6 Leczenie ospy. Jeśli ospa zostanie potwierdzona, trzeba zadbać o to, aby dziecko przez okres choroby nie wychodziło z domu i nie kontaktowało się z osobami, które na ospę nie chorowały oraz udać się z nim do lekarza. Lekarz może zlecić również podanie leku antywirusowego – acyklowiru (zarówno dziecku jak i osobie dorosłej). Zastosowanie tego leku skraca okres pojawiania się wykwitów skórnych oraz zmniejsza ich liczbę, a tym samym zmniejsza objawy swędzenia ponieważ kiedy tylko na ciele dziecka pojawi się wysypka, wszelkie domowe sposoby (zakładanie rękawiczek, obcinanie bardzo krótko paznokci, zakładanie luźnych ubrań) mogą nie zdać egzaminu, a rozdrapanie krost grozi nie tylko powikłaniami skórnymi, ale także oszpeceniem bliznami do końca życia. Jednak aby lek ten zadziałał skutecznie należy podać go w ciągu doby od wystąpienia pierwszych wykwitów. Jeśli u dziecka choroba przebiega łagodnie, leczenie jest zazwyczaj objawowe i polega na obniżaniu gorączki i stosowaniu środków łagodzących swędzenie (specjalne kremy, puder cynkowy, kąpiele w letniej wodzie z mydłem).
7 Powikłania ospy. Powikłania ospy są groźne dla wszystkich. Najbardziej jednak dla niemowląt ,osób o osłabionej odporności, osób po 16 roku życia i kobiet w ciąży, gdzie grozić może tzw. ospa wrodzona, prowadząca do zaburzeń w rozwoju płodu w obrębie skóry, kończyn i centralnego układu nerwowego. Ospa stwarza poważne zagrożenie dla płodu zwłaszcza w I trymestrze trwania ciąży. Może spowodować embriopatrię. Embriopatria charakteryzuje się niedorozwojem kończyn, bliznami skóry na kończynach. Występują również wady układu moczowego i oczu. Takie zagrożenie jest na skutek zarażenia przez łożyskowego. W przypadku zakażenia śródmacicznego noworodek może przyjść na świat z ospą wietrzną lub półpaścem, które pojawia się również u mamy. Jeżeli zakażenie wystąpi u mamy w okresie od 5 dni przed i 2 dni po porodzie ospa wietrzna przybiera cięższą formę. Wynika to z faktu, że w tak krótkim okresie nie zdąży się wytworzyć odpowiednia ilość przeciwciał. Choroba u noworodka trwa wówczas około 10 dni. Zdarzają się przypadki śmiertelne, które wahają się między 5-30%.Najczęściej występującym powikłaniem ospy dzieci jest :zakażenie bakteryjne skóry, rzadziej zapalenie płuc, zapalenie mózgu czy też zapalenie mięśnia sercowego. To bolesne, często zostawiające ślady na całe życie, Groźniejsze jednak są powikłania obejmujące ośrodkowy układ nerwowy. Te mogą zakończyć się niepotrzebną śmiercią. Jeśli na ospę zapada osoba dorosła, a przebieg choroby jest bardzo ciężki, ospa może doprowadzić do poważnych powikłań np: zapalenie mózgu, porażenie nerwów czaszkowych, zapalenie opon mózgowo – rdzeniowych zapalenie mięśnia sercowego, zapalenie stawów, zapalenie płuc i zapalenie nerek.
8 Profilaktyka. Najskuteczniejszym sposobem zapobiegania chorobie jest szczepienie ochronne. Szczepionka przeciwko ospie jest obowiązkowo stosowana w Stanach Zjednoczonych i niektórych krajach Unii Europejskiej. W Polsce należy do grupy tzw. szczepień zalecanych przez Głównego Inspektora Sanitarnego i znajduje się w Kalendarzu Szczepień. Szczepienie pozwala uniknąć grożącej komplikacjami i oszpeceniem choroby. Szczepionkę można podawać już od 9 miesiąca życia. Dzieciom do 12 roku życia wystarczy jedna dawka szczepionki. Po ukończeniu 12 lat należy pamiętać o przyjęciu dwóch dawek szczepionki w odstępie 6 tygodni. Osoba zdrowa, która uprzednio nigdy nie chorowała na ospę wietrzną, po kontakcie z osobą chorą ma szansę na uniknięcie zachorowania. Szczepionka zastosowane do 72 godzin po kontakcie z osobą chorą na ospę wietrzną w 100% łagodzi przebieg choroby. Szczepienie podane do 3 dni po kontakcie chroni w ponad 90% , zaś do 5 dni po kontakcie w 70% przed zachorowaniem na ospę wietrzną. Szczepionka dostępna na polskim rynku zawiera jedyny zalecany przez WHO szczep wirusa do stosowania w powszechnych programach szczepień ochronnych. Badania kliniczne potwierdziły bezpieczeństwo i wysoką skuteczność szczepionki.
Owsica to inwazyjna choroba pasożytnicza spowodowana przez drobnego nicienia – owsika ludzkiego (Enterobius vermicularis). Inwazja owsika ma zwykle przebieg przewlekły. Objawy kliniczne mogą wystąpić w intensywnych inwazjach, w przypadkach powikłań i u osób szczególnie wrażliwych.
Choroba jest bardzo rozpowszechniona (ponad miliard zachorowań na świecie w ciągu roku - najwięcej w przedziale pomiędzy 5 a 6 rokiem życia). Sprzyja jej przebywanie w żłobkach, przedszkolach, szkołach, internatach i domach dziecka. Dorośli są mniej podatni na zakażenia, co tłumaczy się wzrostem odporności z wiekiem.
Owsik ludzki występuje wyłącznie u człowieka. Samica owsika ma długość około 1 cm i szerokość nitki 0,4 mm; tylna część jej ciała jest charakterystycznie zaostrzona i przejrzysta. Samiec, wałeczkowaty, o długości kilku mm jest trudno dostrzegalny gołym okiem.
Samice owsika żyją około 4 tygodni. Po tym czasie wychodzą one czynnie przez otwór odbytowy, kilkanaście minut pełzają po skórze krocza i wysychając giną.
JAK DOCHODZI DO ZAKAŻENIA?
Zarażenie szerzy się często w środowisku rodzinnym oraz w placówkach dziecięcych, szczególnie u dzieci w wieku przedszkolnym i szkolnym.Owsik przenosi się łatwo drogą pokarmową i inhalacyjną, korzystając z zabrudzonych rąk, środków spożywczych lub kurzu.
Do zakażenia jajami owsika mogą przyczynić się zarówno zanieczyszczone palce, co spowodowane jest brakiem nawyków higienicznych (ssanie palców, obgryzanie paznokci, niemyte ręce szczególnie po toalecie) jak i przedmioty, jak np. bielizna, ręcznik, zanieczyszczone pożywienie.
OBJAWY I PRZEBIEG
Przebieg owsicy zależy od intensywności inwazji, czasu jej trwania i indywidualnej tolerancji inwazji przez osobę zarażoną. Obecność pasożyta może być przypadkowa, jednorazowa i nie doprowadzić do przewlekłej inwazji.
W inwazjach mało intensywnych u dorosłych może występować okresowość objawów, odpowiadająca okresowemu pojawianiu się samic i okresowemu ponownemu zarażaniu się.
Intensywne inwazje, najczęściej o charakterze przewlekłym, cechuje stałość objawów. Należą do nich: świąd odbytu, nasilający się zwykle w godzinach wieczornych, zaczerwieniona skóra w okolicy odbytu, niepokój i podniecenie ruchowe, zgrzytanie zębami, obgryzanie paznokci, trudności w skupieniu uwagi, bezsenność, ból głowy, osłabienie, brak apetytu, nudności, bóle w jamie brzusznej, anemia, podkrążone oczy, ciągłe osłabienie, zaburzenia snu, zmiany wypryskowe w okolicy odbytu
Owski mogą dostawać się do sromu i pochwy, stając się przyczyną zmian zapalnych narządu rodnego.
Owsicę rozpoznaje się poprzez badanie kału na obecność jaj, w ciężkich przypadkach samic pasożyta.
PROFILAKTYKA I ZAPOBIEGANIE
Duże znaczenie w zwalczaniu owsicy ma przestrzeganie higieny osobistej (regularna zmiana bielizny, mycie rąk) oraz mieszkania (czystość pomieszczeń, osobne łóżko, oddzielne pomieszczenia sypialne). Osobom z uporczywą owsicą poleca się spanie w pidżamach (spodnie utrudniają rozprzestrzenianie się inwazyjnych jaj pasożyta) oraz podmywanie w okolicy odbytu rano po obudzeniu się (letnia woda i mydło zmywają 90% jaj pasożyta złożonych w okolicy odbytu w ciągu nocy). Konieczne jest utrzymanie wręcz przesadnej higieny osobistej domowników (podmywanie się po korzystaniu z ubikacji, częste mycie rąk, zmiana bielizny osobistej, gotowanie pościeli i ręczników). Podczas kuracji na noc należy zakładać dziecku obcisłe majtki, które rano pierzemy i gotujemy. Myjemy też zabawki, dezynfekujemy przedmioty osobistego użytku i obcinamy krótko paznokcie, aby nie dopuścić do wtórnego zakażenia.
Dokładne pranie pościeli i ręczników niszczy jaja owsika, co wraz z reżimem higieny osobistej przerywa łańcuch zakażeń.
JAK SPRAWDZIĆ, CZY SIĘ MA OWSIKI ORAZ CO MOŻNA ZROBIĆ W WARUNKACH DOMOWYCH,
ABY SIĘ ICH POZBYĆ?
Wbrew pozorom nie jest to trudne.
Na czczo zjada się obrane pestki z dyni. Dorośli: ok. 20 - 30 dkg, dzieci stosownie mniej. Dla osób starszych lub dzieci pestki można zmiksować z wodą i odrobiną miodu na papkę. Po godzinie należy podać środek przeczyszczający (np. sól gorzka, olej rycynowy, może być intensywny kompocik ze śliwek suszonych bądź kwas ogórkowy. Oczywiście należy zachować umiar i zdrowy rozsadek przy stosowaniu środków przeczyszczających. Można również wykonać lewatywę.
Pestki z dyni powodują uśpienie pasożytów na 2-3 godziny. Wówczas odczepiają się one od kosmków jelitowych i wydalane są z kalem. Po takim wypróżnieniu należy kał obejrzeć, można dolać trochę gorącej wody i zamieszać. Co prawda, wentylator lub otwarte okno będą nieodzowne, ale łatwiej będzie ocenić zawartość, a często zaobserwować ruszające się pasożyty.
Zdarza się, że samo usuniecie robaków jest juz pomocą dla organizmu, a resztę załatwia układ obronny. Oczywiście, nie ma żadnych przeciwwskazań do robienia badan laboratoryjnych czy korzystania z technik elektronicznych w celu ustalenia obciążeń pasożytniczych.
Nieodłącznym elementem terapii przeciwpasożytniczej jest dieta. Warto wtedy wziąć pod uwagę, czy organizm nie jest zakwaszony oraz sprawdzić, jakim jest typem metabolicznym. Pomocą może być znajomość własnej grupy krwi oraz predyspozycje hormonalne.
JAK POSTĘPOWAĆ, ABY PONOWNIE SIĘ NIE ZAKAZIĆ?
Podstawowa sprawa to nie bać się pasożytów. Jesteśmy częścią ekosystemu i może się nam przytrafić taki przechodni „gość”. Zdrowy organizm nie jest miejscem, które zachęca pasożyty do pozostania. Problem zaczyna się wówczas, gdy tempo życia, żywienie i stres odbierają siły i nie ma czasu ani możliwości ich regeneracji. Dotyczy to zarówno dzieci, jak i dorosłych.
Dlatego w obecnych czasach warto pewne działania na rzecz siebie i rodziny planować. Można wyznaczyć jeden dzień w tygodniu, w którym wszyscy mówią o swoich kłopotach, nikt nikogo nie krytykuje, nie krzyczy, lecz pomaga rozwiazać problem - taki dzień dobrego słowa. W takim dniu wysypiamy się do woli, nie jemy lub jemy to, co lubimy (oczywiście w granicach rozsądku, jeśli chodzi o słodycze i używki). Dobrze jest, gdy rodzina przynajmniej część posiłków na kolejny tydzień planuje. Zabawa na świeżym powietrzu dobrze robi dzieciom, rodzicom i dziadkom.
Radość jest najlepszym przyjacielem zdrowia!
Wszy w przedszkolu. Jak uchronić dzieci
i nauczycieli przed wszawicą?
Wszawica należy do najpopularniejszych chorób pasożytniczych. Chociaż wiele osób uważa, że w XXI w. rzadko można zetknąć się z chorymi na wszawicę, prawda jest jednak zupełnie inna. Te niewielkie stawonogi odpowiedzialne za uporczywy świąd i zarażanie wszystkich wkoło atakują szczególnie dziecięce głowy. Na wszawicę narażeni są także dorośli. Jak zareagować, gdy u podopiecznego Twojej placówki podejrzewasz wszy? Jak zabezpieczyć inne dzieci i przedszkolną kadrę przed epidemią tej choroby?
Zacznijmy od początku…
Wszy to owady o niewielkiej wielkości (ok. 0,35 mm do 6mm). Pomimo niewielkich rozmiarów, potrafią jednak skutecznie utrudnić życie. Te odżywiające się krwią człowieka stworzenia rozmnażają się niezwykle szybko – każdego dnia samica składa u nasady włosów około 10 jaj (tak zwanych gnid). Już po 6-8 dniach wylęgają się z nich nimfy, które odżywiają się tak, jak dorosłe osobniki. Najskuteczniejszym sposobem na zauważenie tego problemu jest objawów obserwacja skóry głowy. Wszy wyglądem przypominają ziarenka sezamu. Mają na ogół jasnoszarą barwę, jednak posiadają zdolność zmiany swojego ubarwienia w zależności od koloru włosów człowieka, na którym żerują. To powoduje, że czasem naprawdę trudno jest je zauważyć.
Obecność wszy wiąże się z bardzo silnym swędzeniem a nieraz zaczerwienieniem skóry głowy. Może to do prowadzić do powstawania zakażeń bakteryjnych i ran. Co ciekawe, wszy mogą pasożytować nie tylko na głowie. Można wyróżnić również wszawicę łonową a także wszawicę odzieżową. Te niewielkie owady mogą pasożytować nawet… na rzęsach! Najczęściej jednak wszy atakują skórę głowy. Jak rozwiązać ten problem?
Problem z wszawicą – nie tylko przez obecność owadów na skórze głowy…
Wszy to niestety nadal bardzo często spotykany problem w przedszkolach i innych miejscach pobytu dzieci. Nic dziwnego – na atak ze strony tych niewielkich insektów narażone są szczególnie dzieci. Jak wskazują opracowania na całym świecie, w krajach wysoko rozwiniętych następuje zdecydowany wzrost zachorowań na wszawicę i inne choroby pasożytnicze. Problem nie tkwi jednak w skomplikowanym leczeniu. Publiczne wspominanie o takich chorobach, jak wszawica nadal dla wielu osób jest prawdziwym tematem tabu. Z czego wynika ten problem?
- mity o wszawicy – wokół tego tematu powstało wiele plotek. Obecność wszy dla zdecydowanej większości z nas to powód do wstydu – jest kojarzona przede wszystkim z brudem, brakiem zachowania odpowiedniej higieny i ubóstwem. Tymczasem, jak wskazują statystyki, problemy z wszami o wiele częściej zdarzają się w dużych miastach i to nie tylko u najuboższych. Wszawicą można się zarazić nie tylko poprzez korzystanie z tych samych przedmiotów higieny osobistej (np. szczotek czy ozdób do włosów), ale nawet w trakcie jazdy tramwajem czy autobusem. Powstawanie mitów na temat chorób powodowanych przez wszy prowadzi do tego, że nieraz rodzice reagują złością na zalecenia pracowników przedszkola co do profilaktyki i często je ignorują;
- brak wiedzy na temat profilaktyki i leczenia wszawicy – temat ten jest często „zamiatany pod dywan”. Rodzice często nie mają wiedzy na temat wszawicy i nie sprawdzają stanu skóry głowy dzieci nawet wtedy, gdy dzieci często się drapią. Nie wiedzą też, jak szybko zareagować na pojawienie się pierwszych objawów wszawicy;
- wstyd – o wszawicy się po prostu nie mówi. Rodzice często nawet wstydzą się kupić preparaty przeciwko wszom w aptece. Dyrektorzy przedszkola także nieraz wstydzą się podać do wiadomości informację o zagrożeniu wszawicą w placówce, bo boją się utraty reputacji. Powstaje prawdziwe błędne koło.
Co można zrobić?
Też zastanawiasz się, jak rozwiązać ten problem w swoim przedszkolu? Na pewno sprawdzą się następujące rady:
- Stwórz procedury – utworzenie dokumentu, z którego można dowiedzieć się, jak krok po kroku postąpić w przypadku zagrożenia wszawicą w placówce to doskonały pomysł. Warto wyszczególnić tam obowiązki rodziców, jak i nauczycieli przedszkola. Zainteresowani zapisaniem dziecka do placówki mogliby zapoznać się m.in. z tym dokumentem jeszcze przed przyjęciem dziecka. Taka procedura na pewno zabezpieczy dzieci w Twojej placówce przed epidemią – możesz w niej zaznaczyć np. konieczność pozostawienia dziecka w domu do czasu całkowitego wyleczenia (wbrew pozorom, dla niektórych rodziców to wcale nie takie oczywiste!). Dobrym rozwiązaniem jest umieszczenie odpowiedniego zapisu w statucie – np. odnośnie ilości dni, które dziecko powinno spędzić w domu w przypadku wykrycia u niego swędzącego problemu.
- Kolejnym sposobem na ułatwienie postępowania w przypadku pojawienia się wszawicy w placówce jest podpisanie przez rodziców zgody na sprawdzanie stanu głowy dziecka. Jak wiadomo, obecnie do tego uprawniony jest jedynie rodzic lub higienistka (a tej w przedszkolach ze świecą szukać!). Podpisanie stosownej zgody umożliwi sprawdzanie stanu głowy maluchów przez pracowników przedszkola – niestety, rodzice często zupełnie zapominają o regularnym sprawdzaniu skóry głowy, które jest jednym z najskuteczniejszych sposobów na zauważenie pierwszych insektów. Zapis w statucie przyda się także w tym przypadku.
- Edukacja w zakresie profilaktyki i leczenia – rodzice często są po prostu nieświadomi zagrożeń, jakie może wywołać obecność chorego na wszawicę dziecka w placówce. Gdy tylko pojawią się wszy w grupie – należy poinformować wszystkich rodziców o konieczności rozpoczęcia leczenia i codziennego monitorowania stanu skóry głowy domowników. Więcej informacji na temat postępowania w przypadku stwierdzenia wszawicy możesz znaleźć w Stanowisku Departamentu Matki i Dziecka w Ministerstwie Zdrowia w sprawie zapobiegania i zwalczania wszawicy u dzieci i młodzieży
- Pamiętaj o zapobieganiu epidemiom – pomoże w tym m.in. regularna dezynfekcja przedszkolnego wyposażenia – m.in. dywanów, zabawek czy bielizny pościelowej. Warto też pamiętać o profilaktycznym stosowaniu specjalnych preparatów przeciwko wszom (np. szamponów), gumek do włosów u dziewczynek i krótkich fryzurach u chłopców.
Stanowisko Departamentu Matki i Dziecka w Ministerstwie Zdrowia
w sprawie zapobiegania i zwalczania wszawicy u dzieci i młodzieży
Wszawica zaliczana jest do grupy inwazji pasożytami zewnętrznymi i nie znajduje się w wykazie chorób zakaźnych stanowiącym załącznik do obowiązującej ustawy z dnia 5 grudnia 2008 r. o zapobieganiu oraz zwalczaniu zakażeń i chorób zakaźnych u ludzi (Dz. U. nr 234, poz. 1570 z późn. zm.). Wynika to z faktu, że na terenie Polski od lat nie występują już niebezpieczne choroby zakaźne przenoszone przez wszy (np.: dur wysypkowy).
Tym samym, przypadki wszawicy nie są objęte zakresem działania organów Państwowej Inspekcji Sanitarnej i brak jest podstaw do wydania decyzji administracyjnej nakazującej dziecku z wszawicą wstrzymanie się od uczęszczania do placówki oświatowej lub w trybie określonym ustawą. Decyzja o pozostaniu dziecka w domu do czasu usunięcia wszy nie wymaga interwencji organów władzy publicznej w trybie przewidzianym przepisami rangi ustawowej, lecz znajduje się całkowicie w gestii jego rodziców lub opiekunów. Zaleca się, aby działania higieniczne przeciw wszawicy były podjęte przez rodziców lub opiekunów niezwłocznie, a czas nieobecności dziecka w placówce był możliwie najkrótszy.
Wszawica pozostaje istotnym problemem higienicznym i może w pewnych przypadkach być sygnałem zaniedbań opiekuńczych rodziców lub opiekunów w stosunku do dziecka, co nie może być lekceważone. Ponieważ ciężar zwalczania wszawicy został przesunięty z działań
o charakterze przeciwepidemicznym realizowanych przez inspekcję sanitarną, obecnie, działania w tym zakresie w sytuacjach stwierdzonych zaniedbań opiekuńczych wobec dziecka pozostają w kompetencji placówek, w których przebywają dzieci i ośrodków pomocy społecznej. Istniejące w tym zakresie regulacje prawne są wystarczające dla skutecznej walki z wszawicą.
Działania profilaktyczne w szkołach, placówkach oświatowo-wychowawczych muszą być realizowane systematycznie i w sposób skoordynowany. Niezbędna do tego jest współpraca pomiędzy rodzicami, dyrekcją placówki, nauczycielami i wychowawcami/opiekunami oraz pielęgniarką lub higienistką szkolną. Obejmują one systematyczną akcję oświatową (pogadanki, materiały informacyjne w formie ulotek) skierowaną do dzieci i młodzieży oraz rodziców. Zapewnienie warunków organizacyjnych do bezpiecznego i higienicznego pobytu dzieci w placówkach oświatowych i opiekuńczych jest obowiązkiem dyrektora placówki zgodnie z art.39 ust.1 pkt 3 ustawy z dnia7 września 1991 r. o systemie oświaty ( Dz. U z 2004 r. Nr 256, poz. 2572 z późn. zm.).
Należy przyjąć, że zgoda rodziców na objęcie dziecka opieką (w tym również opieką zdrowotną przez pielęgniarkę lub higienistkę szkolną w szkole lub placówce) jest równoznaczna z wyrażeniem zgody na dokonanie w przypadku uzasadnionym przeglądu czystości skóry głowy dziecka. Nie ma zatem konieczności uzyskiwania od rodziców lub opiekunów każdorazowo pisemnej zgody na przeprowadzenie kontroli czystości głowy u dziecka.
O terminie planowanej kontroli higienicznej należy powiadomić rodziców lub opiekunów dziecka. Kontrola musi być prowadzona w sposób indywidualny, w wydzielonym pomieszczeniu. Osoba, która przeprowadza kontrolę powiadamia o jej wynikach dyrektora placówki. Informacja dla dyrektora (zgodnie ze standardem poufności) obejmuje: fakt wystąpienia wszawicy oraz skalę zjawiska w danej grupie dzieci, nie może obejmować danych personalnych dziecka. Równocześnie, indywidualnie, pielęgniarka (lub w sytuacji braku pielęgniarki lub higienistki szkolnej w placówce - opiekun dziecka) zawiadamia rodziców lub opiekunów prawnych dziecka o konieczności podjęcia niezwłocznych zabiegów higienicznych skóry głowy. W razie potrzeby instruuje rodziców o sposobie działania i monitoruje skuteczność ich działań.
Istnieje możliwość, że niektórzy rodzice wyrażą sprzeciw wobec informacji o kontroli higienicznej swojego dziecka, bądź nie podejmą niezbędnych działań higienicznych. W takim przypadku, należy zawiadomić dyrektora placówki, o obawach co do właściwego wykonywania obowiązków rodzicielskich wobec dziecka. W przypadku uporczywego uchylania się rodziców lub opiekunów dziecka od działań mających na celu ochronę jego zdrowia i dbałości o higienę, dyrektor szkoły zawiadamia pomoc społeczną. Brak działań rodziców może bowiem rodzić podejrzenie o zaniedbywanie przez nich dziecka, a w pewnych przypadkach, podejrzenie o nadużycia popełniane wobec dziecka w jego środowisku domowym. Z tego względu, brak współpracy z rodzicami nie może być przez władze szkolne lekceważony. W sytuacji, kiedy rodzice lub opiekunowie nie mogą lub nie są w stanie sprostać zadaniu sprawowania opieki nad dzieckiem w sposób, który chroni jego dobro - niezbędne jest udzielenie tej rodzinie pomocy opiekuńczo-wychowawczej w trybie ustawy z dnia 12 marca 2004 r. o pomocy społecznej (tekst jedn.: Dz. U. z 2008 r. Nr 115, poz. 728 z późn. zm.)
Procedura postepowania w przypadku stwierdzenia wszawicy w Publicznym Przedszkolu Nr 3 w Złotowie
|
|
|||||||||||||
|
|
Profilaktyka i zwalczanie wszawicy Występowanie wszawicy wśród dzieci i młodzieży nasila się w okresie wakacyjnym, szczególnie wśród dzieci młodszych, które nie posiadają jeszcze umiejętności samodzielnego dbania o higienę osobistą. Przebywanie dzieci w skupiskach podczas wyjazdów, wspólna zabawa i wypoczynek sprzyjają rozprzestrzenianiu się wszawicy.
|




Przedszkole nr 3 w Złotowie
Plac Wolności 12, 77-400 ZłotówE-mail: p3@przedszkola-zlotow.pl







